JES2016症例の一年後の経過報告書
2012年にライブでの死亡事例を受け2013年から3回はライブ手術は施行せず、「賢者は歴史に学ぶ」をテーマとし、ライブでは学べない合併症症例を中心としたビデオライブをJESの柱としてきましたが、2016年は皆様のご要望にお応えして4年ぶりにライブ手術を復活させました。JES2016でライブ手術復活を企画するにあたり、2016年1月から「心臓血管外科ライブ手術ガイドライン(改訂版)」を中心に慈恵医大倫理委員会と度重なる協議を行い、入念に準備をして参りました。慈恵医大倫理委員会と臨床研究審査委員会の承認後も各関連部署(手術部・麻酔科・心臓外科・循環器内科・看護部など)と共に協議を重ね、最終的には病院長の許可を受けての開催となりました。かつて2日間で30例弱行っていたライブ手術は安全を期して6例とし、それ以外の時間ではシンポジウムや症例検討会を企画しました。ライブ手術においては従来通りガイドラインおよび倫理委員会に提出した研究計画書を遵守しました。
例年以上に緊張感をもって迎えた第11回JESですが、ありがたいことに1000名近い参加者を得ました。7割以上が複数回JESに参加の医師たちで、3割はライブ手術への期待の高さを反映して初めての参加者でした。例年行っている記名式のアンケートに加え、メイン会場である3階大講堂で、アナライザーを用いて症例ごとにアンケートをとりましたが、ありがたいことに全てのライブ手術で95%以上の参加者が参考になった、あるいは有意義であったと回答を頂きました。さらに記名式のアンケートにも、ライブ手術復活を望んでくださっていた思いが伝わるコメントを多数頂き、ライブ手術の教育効果の高さが参加者の声からも改めて証明されたと感じる次第です。
昨年はわずかに6例のライブ手術でしたが、2日間で計30例近いライブ手術を供覧していた時より、「失敗したら失職」とのプレッシャー下の今回のJESの方があらゆる意味で大変でした。当日を迎えるまで学内外の様々な障壁がありましたが、なんとか乗り越えることができましたのも、皆様の温かいご支援、お力添えを頂いた賜物であると思っております。
以下にJES2016ライブ手術6例の1年経過をご報告しますが、重篤な合併症もなく、1年後も良好な結果が続いていることを慈恵医大関係者一同、嬉しく思っていますし、お蔭様で私も辞表を出さずに済みました。一方で、これだけの成果を上げたにもかかわらず、JES2017ではライブの本質ではないところでライブ手術が実施できないことは無念の極みです。もしかしたらこれが最後のライブ報告書執筆となるかもしれないと心のどこかで感じています。
JES2017 実行委員会 実行委員長
大 木 隆 生
東京慈恵会医科大学 外科学講座
統括責任者・血管外科教授
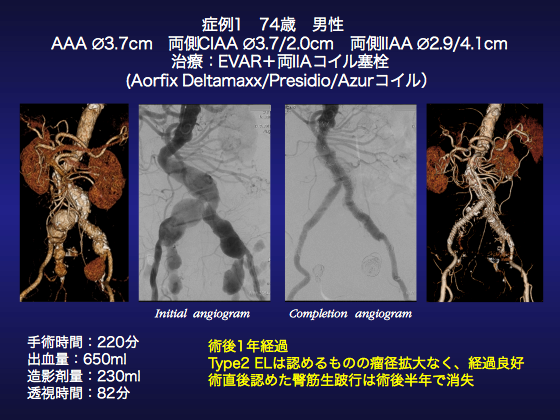
●症例1
74歳、男性、Stanford A解離術後の腹部大動脈瘤(AAA)両側総腸骨動脈瘤(CIAA)内腸骨動脈瘤(IIAA)症例です。外来で経過をみておりましたが右CIAA3.7cm,左IIAA4.1cmと瘤径拡大を認め手術適応と判断しました。
両大腿動脈に加え、左上腕動脈を穿刺し5Frシースを留置、Pigtailを腎動脈の位置まで挿入しました。腹部大動脈造影を撮影し既知の病変を確認、中枢ネックはまずまず屈曲があり、Aorfixの良い適応と考えられました。術前計画通りEVAR(Aorfix)+両側のIIA coilを行う方針としました。ヘパリンを5000単位投与し、まず右IIAのコイルを行いました。RIM/RadifocusにてIIAのcannulationを行い、Renegadeを右IIA末梢に挿入しPresidio 8-30、Deltamaxx 8-35 3個と6-25 4個、計8個にてコイル塞栓を施行しました。ついで左側IIAのコイル塞栓を施行、右側よりRDC/Radifocusを用いて左IIAにcanulationを行いIIA末梢に住友ベークライトの先端が自由に動くマイクロカテーテルReonius movaを挿入し4mm AZURでコイル塞栓を行いました。すべてのoutflowを選択的にコイル塞栓することは困難でDeltamaxx 24-60 6個でIIA内のコイルを行い左は計7個使用しました。次いでAorfix main body : SG-HBB-24-81-80-12-A12-22を左側より挿入し、フィッシュマウスの谷が腎動脈下端に来るようにDeployしました。Deploy後にCodaバルンを挿入しステントグラフトを全長にわたってtouch upを行いました。対側GateのCannulationを行いSG-HBL-106-10-A13-20を挿入しEIA landingするようにDeployしました。補強のためjunction部にSG-HBL-56-10-A13-20をDeployし、対側脚全長にわたってtouch upを行いました。左側に追加Leg SG-HBL-90-12-A13-20を挿入しEIA LandingするようにDeployし、再び全長にわたってtouch upを行いました。造影をおこなうとわずかにTypla エンドリークを認めたため、追加でAortic Cuffを追加しようとしましたが、AorfixのCuffが末梢のステントに引っかかり上がらないためやむなくExcluder カフ:PXA230300Jを腎動脈下にDeployし、Type1a エンドリークは消失しました。
術後経過は良好でしたが当初は臀筋跛行200mを認めました。臀筋跛行は約半年で消失し、術後1年の現在もお元気にされています。この症例は両側ともIIAAを認め、open repairでもIIAの再建はかなり深く困難でしたでしょうからEVARで妥当だったと思いますし、患者も喜んでいます。若くお元気な方では臀筋跛行は無視できない場合もありますが、こうした高齢者の場合、多くは日常生活に支障なく改善いたします。とは言え、内腸骨再建デバイスが待ち望まれます。
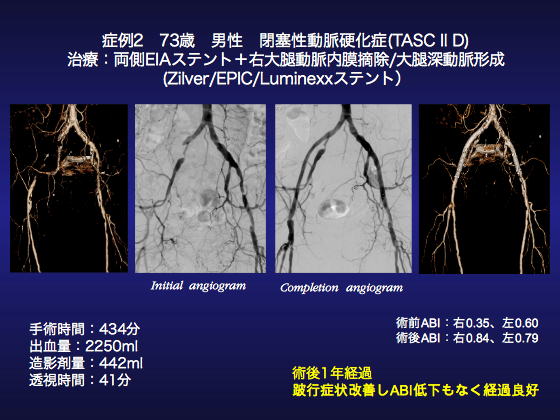
●症例2
73歳、男性、閉塞性動脈硬化症症例です。2014年ころより両下肢の間歇性跛行(IC)出現し、2016年3月頃より右はIC100mとなり、当院整形外科受診し、ABIの低下を認め、当科受診となった患者です。約半年間の薬物運動療法にて症状は改善しないため、今回手術施行となりました。両側総大腿動脈の内膜摘除および腸骨ステントを予定しました。
全身麻酔下仰臥位にて手術を開始し、まず最初に右上腕動脈からpigtailカテーテルを挿入し、大動脈造影、骨盤造影を施行しました。術前CT通り、右EIAのCTO・完全閉塞、左EIAの80%狭窄、右CFA閉塞、左CFAの狭窄を認めました。
まず、右CFAの内膜摘除を行うべく、右鼠径部を斜切開し、CFA〜DFA,SFAを露出し、tapingしました。CFA末梢からDFA, SFA起始部にかけて触診上、造影上、狭窄部を確認後、CFA〜SFA, DFAにかけて内膜摘除を行いました。SFAの内膜離断部はtacking sutureをおきました。DFAは内膜を離断した際、奥に入り込みtacking困難でありましたので後で再建することとしてまず、GORE-TEX patchをトリミングし、CFA〜SFAにかけて、パッチをあてて大腿動脈を閉鎖しました。
次いで右EIAのCTO突破を試みました。右上腕、右CFAからのbi-directionalでアプローチし、右CFAからのワイヤを上腕からのカテーテル内に挿入することができ、CTOを突破することが出来ましたので、Crosperio4-40mmにて前拡張を行った後、Epic8-40mm、8-100mmを留置しました。SABER 6-100mmで後拡張を行い、造影にて良好な血流を確認しました。
次に、山越えし、6Fr destinationを左EIAまで挿入しました。左EIA狭窄に対し、Metacross 5-40mmにて前拡張を行った後、Luminexx 8-40mm、8-60mmを留置しました。Metacross6-40mmにて仰拡張を行い、骨盤造影を行うと、左EIAステント留置部に拡張不良を認めたため、Zilver8-60mmを同部位に追加留置しました。左のCFAは造影CTで術前には高度狭窄と考えていましたが血管造影では50%とマイルドな狭窄でした。無症候性である事と会場コメンテーターのアドバイスを採用し今回は内膜摘除を行わず、経過観察する方針としました。
最後に、右CFAの中枢を穿刺し内膜除去部位の造影を行うと予想通りDFAに高度狭窄がありましたので右DFAを末梢まで露出し、6mmプロパテンを半円筒状にパッチとしてDFAに縫合し、DFA形成を行いました。最終造影にて、右DFを含めすべての血行再建部位の血流が良好である事を確認し、手術を終了しました。
術後ABIは右0.35→0.84 左0.60→0.79と改善しました。日常生活では間歇性跛行を自覚することもなくお元気に過ごされています。やはり、総大腿動脈のプラークに対しては内膜摘除が有用である一方、マイルドなCFA狭窄は治療しなくても良い事が改めて確認できました。
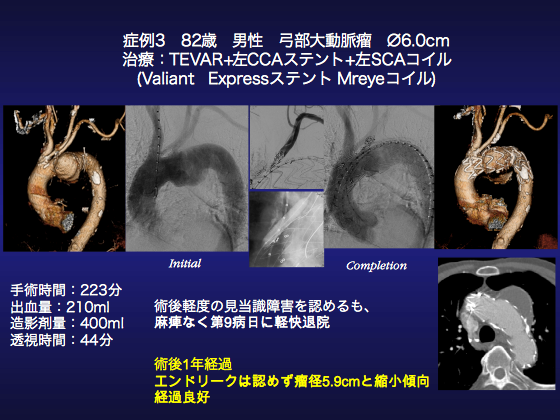
●症例3
82歳、男性遠位弓部の大動脈瘤症例です。2011年5月AAAに対してEVAR施行を施行しています。同時期にTAA(ø42mm)も指摘されていましたが、瘤径が小さいため経過観察していましたが、瘤径が60mmと拡大してきたため手術適応と判断しました。頸部分子はbovineで腕頭動脈を少しカバーするように留置することにより治療できると考えました。
全身麻酔・仰臥位で手術を開始しました。まず、両側上腕動脈に5Fr short sheathを留置しました。右上腕からPigtailカテをおろし、Aortographyを施行し既知のTAAを確認しました。頸部分枝はbovine archです。また、Impressカテにて両側椎骨動脈(VA)造影を行い、脳底動脈での良好な交通を確認しました。予定通り左鎖骨下カバーしてTEVARを行うことで瘤の空置が得られると判断しました。そして、右大腿動静脈前面のみ露出しました。EVARで両大腿動脈は露出しており、癒着がありましたので前面のみ剥離し、デバイスを挿入しました。また、大腿静脈からは5Frシースを挿入し、ペーシングカテーテルを挿入しました。ペーシングカテを右室に留置し、閾値が良好なことを確認し、180ppm、5Vで血圧低下することを確認しました。ヘパリン5000単位投与後、左上腕動脈から Sterling10-20mmを左鎖骨下動脈起始部に進め、遮断しました。Valiant(VAMF3834C150TJ)を挿入し、弓部を通過するときは、左鎖骨下動脈バルン遮断に加え、両側頸動脈を用手的に圧迫し、頭部への血流を遮断しました。造影で頸部分枝の血流が遮断されている事を確認したのちに、デバイスを腕頭動脈半カバーの位置まで進めました。
Rapid pacing(180、出力5)下に血圧が低下しているのを確認したのちにステントグラフトをDeployしました。結果的に腕頭動脈は約80%カバーとなりました。Bovineの左総頸動脈の血流が低下しましたので左総頸動脈の順行性血流を維持するために左総頸動脈根部にステントを留置することにしました。急遽、左頚部に小切開をおき、左総頸動脈を露出し、7Fr long sheathを挿入しました。このシースからワイヤを上行大動脈に挿入しましたが、ワイヤがValiantのベアステントの間を通過している可能性を考慮し、挿入しなおしました。その際、カテーテルから血液の逆流がありませんでしたのでそっと造影をするとカテーテルは上行大動脈の解離腔に入っていました。またカテーテルを吸引すると解離腔のデブリスが吸引されました。そこでカテーテルをいったん抜去し、改めてベアステントのストラットの間を通して大動脈の真腔に挿入しました。ワイヤをStiff wireに交換してシースを上行まで進めたのちにExpress8-37mmをChimney様にDeployしました。そののち、大腿動脈のデバイスを抜去し、Sentrant22Frに交換し、Tri-lobeバルンにてtouch upを行いました。その際、Expressもinflateし、Kissingバルンでtouch upを施行しました。続いて末梢もtouch upしました。右VA造影にて、Subclavian steal現象を確認し、頭蓋内造影で大きな脳梗塞がないことも確認いたしました。そののちにImpressカテにて左鎖骨下動脈根部にMReyeコイル(10mm×2、8mm×2)を留置しました。最終造影でⅠaエンドリークのないことを確認し、デバイスをすべて抜去し、Access造影にて解離がない事を確認して手術終了としました。この患者は術後、麻痺などはありませんでしたが一過性に軽度失見当識障害を認めました。幸い保存的に軽快し術後9日目に独歩退院しました。術後1年の現在もお元気で障害もなく、エンドリークも認めていません。
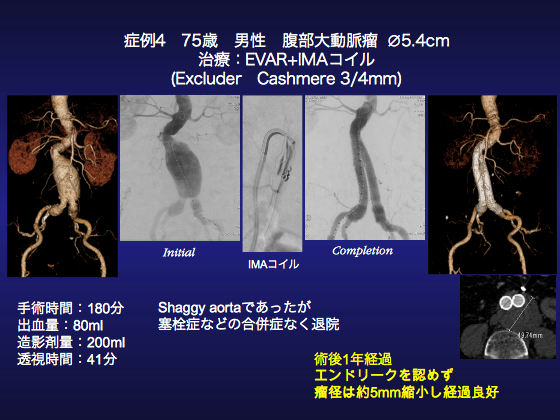
●症例4
75歳、AAAの男性です。2012年に健診にてAAAを指摘され、今回増大傾向にあり治療となりました。中枢ネックの屈曲はありますが比較的シンプルな形態です。Shaggy aortaですのでExcluderを用いることにしました。また、3mmのIMAが開存していましたのでEVARに先立って、IMAのコイル塞栓を行う予定とし、全身麻酔で治療を行いました。
両大腿動脈を露出し、ヘパリン5000単位を静注後まず予定通りIMAの塞栓を行いました。
Cアームをlateralにして、5Fr RDCおよび前述した住友ベークライトの先端が自由に動くマイクロカテーテルReonius movaにてIMAへcannulationしCashmere 3mm+4mmにてコイル塞栓を行いました。
あとは型のごとくEVARを行いましたが、Cカーブとなるように左大腿動脈からメインボディRLT261412を挿入し、deployしました。メインボディは右腎動脈のorificeにやや重なったためC3の特徴である先端をすぼめて、位置を微調整し、腎動脈下で完全に中枢をdeployしました。さらに屈曲に追従するように押し上げながら末梢側もdeployしました。
Pigtailにて対側ゲートのcannulationを行い、対側はPXC141000を挿入し、次にPLC231000をIIA分岐部直上でやや押し上げてanatomical deploymentとしました。MAXI LD25mmにてtouch upしエンドリークがないことを確認しました。
同側も同様にPLC201000を挿入しanatomical deploymentとし、Codaバルンにてtouch upしました。Pigtailにて最終造影を行い、瘤が空置されエンドリークがないことを確認しました。また、屈曲に追従してanatomical deploymentされている様子がみてとれます。
最後にRDCにてSMA造影を行いましたが、Riolan経由のIMAは造影されませんでした。術後経過は極めて良好でshaggy aortaでしたが塞栓症も認めず退院され、術後1年の現在もエンドリークは認めず瘤も5.4から4.9cmに縮小しました。現在、EVARはかなり普及していますが、やはり慢性期の瘤拡大は大きな問題です。今後はこうした、typeIIエンドリークを予防する処置も重要となってくるでしょう。
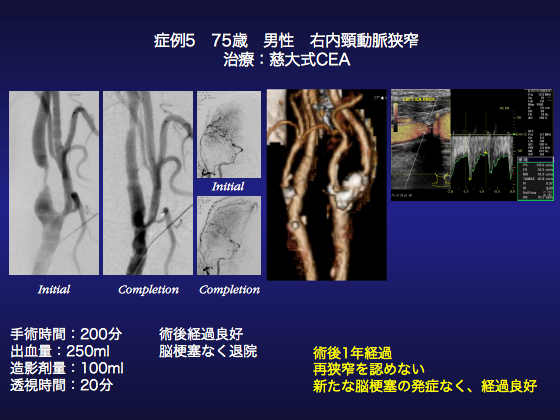
●症例5
75歳、男性の右内頚動脈狭窄症例です。2016年3月31日、TAAA(CrawfordⅣ)に対して開窓型ステントグラフト(SMA、左RAの2穴)施行しております。術前から指摘されていた右頸動脈を術中造影したところ99%狭窄を呈しており、術後エンドリークなく経過良好であったため、今回右CEAの方針としました。重症COPD(HJ:Ⅳ度)ですが、全身麻酔・仰臥位で手術をおこないました。
まず、開窓型ステントグラフトの造影を行いました。見事な出来でaortographyはもとより、RDCカテ、KMPカテを使用し、SMA、左RA造影施行しましたが、typeⅢELを認めませんでした。
次いで慈大式CEAに移りました。右下顎より2横指下で胸鎖乳突筋前縁に沿って約3cmの皮切をおき、広頸筋を切開し、胸鎖乳突筋前縁より頸動脈を露出しました。総頸動脈、外頸動脈をそれぞれテーピングしましたが、慈大式CEAではこの時点では内頚動脈の剥離は行いません。総頸動脈に翼状針を穿刺し造影を行い、99%狭窄を確認いたしました。
頭蓋内造影では前大脳動脈に「薄まりサイン」が見られA-COMを介して対側から血流があることが確認できました。ヘパリンを5000単位投与後、外頸動脈、総頚動脈を遮断し、1%キシロカイン0.5mlで頸動脈洞を麻酔しました。この時点では内頸動脈の順行性血流はなく、理論上脳塞栓は起こりません。頸動脈洞神経をメスで剥離し可及的に総頸動脈側によけたのちに内頸動脈を剥離し、分岐部を離断しました。断端圧は28/25(26)mmHgであり、単純遮断で問題ないと判断しました。内頸動脈を離断したのち中枢に牽引しながら十分に剥離し、内頸動脈のプラークのない末梢に遮断鉗子をかけました。そして、プラークをeversion法にて摘出いたしました。末梢の内膜断端は愛護的に輪状に切離しました。血液を逆流させ、十分にデブリスをwash outしたのちに内頸動脈を遮断し、総頸動脈に5-0プロリンにて1針連続で吻合しました。内頸動脈の遮断時間は47分でした。確認造影では吻合部に狭窄を認めず、右前大脳動脈もわずかに造影効果されるようになりました。術後経過は良好で新規脳梗塞はなく、退院されました。術後1年の現在も再狭窄、脳梗塞など認めていません。
やはり頸動脈狭窄の治療においては脳梗塞と再狭窄リスクの比較的高いステント術ではなくCEAが第一選択であることが見て取れます。また慈大式CEAの妥当性・合理性も改めて示しています。
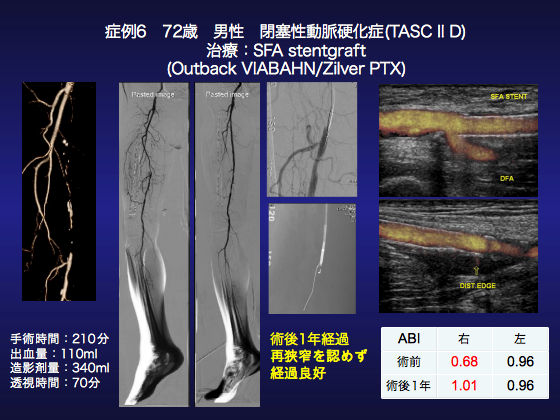
●症例6
72歳、男性の閉塞性動脈硬化症症例です。約1年前より右IC200mを自覚し、薬物、運動療法で改善がないため今回手術と判断しました。SFAにわずかにとっかかりがあるのでViabahnを使用する予定としました。局所麻酔で左CFAを穿刺し、ヘパリン5000単位を投与ののち山越えで6FrのDestinationを右CFAまで挿入しました。続いて0.035inch対応のCXIサポートカテの中に0.018inch対応のCXIサポートカテを入れ0.014inchのXtreme wireで真腔アプローチで徐々に進めていきましたが途中10cmほど進んだ所でwireが硬いプラークに当たってそれ以上は突破出来ませんでした。wireをAstatoXS9-12へ変更し、subintimalにwireが入り進んだのでwireをシュバリエ14 universalに変更してOutback挿入し、Outbackで真腔へ側副血行の手前で戻りました。IVUSを行いdistal側以外はほぼ真腔を通っていたのでCrossperio RX4-150で全拡張を行ったのちにViabahn 6-15cmを末梢側の側副血行を潰さないように挿入、deployしました。続いて中枢側にViabahn 6-10cmを挿入し、総大腿動脈にかからないようにdeployしたものの、完全にプラークをとらえきれずその中枢にZilver PTX6-40を留置しました。後拡張はSterling 6-150をhigh pressureで拡張しました。IVUSで内腔を確認してみると一部に拡張不良があり細い楕円形となっていましたのでConquest 6-20で14atmまで拡張し確実にViabahnを広げました。
術後経過は良好で術後1年の現在はICもなく、エコーでも再狭窄などは認めておらずTASC D病変に対するViabahnの真価が発揮された症例です。また、Viabahnでは十分に拡張したのちに留置し、後拡張もしっかり行うことで開存率が上がると考えられます。さらに、中枢・末梢にわずかにステント長が不足する場合にはTASC A病変と捉え、Zilver PTXで対処するのが合理的と考えます。
- 医療ルネサンス(読売Online) [ 医療ルネッサンスTV / 頚動脈ステント術 / 大動脈ステントグラフト術 / 閉塞性動脈硬化症の治療 ]
- ニューズウィーク誌 [ Newsweek 2000-1.19 私たちが世界標準だ / 2006-10.18 世界が尊敬する日本人100人 ]







